Wenn die Kniescheibe schmerzt
Der Schmerz hinter der Kniescheibe, auch retropatellarer Kniegelenkschmerz genannt, resultiert aus einer bei Läufern häufig vorkommenden Überlastung(1). Doch dies sollte nicht überraschen, wenn man bedenkt, dass das Knie nach dem Aufsetzen der Ferse während des ersten Zehntels einer Sekunde um 20 bis 30 Grad gebeugt wird und dabei Beschleunigungskräften, die mehr als das siebenfache des Körpergewichtes betragen können, ausgesetzt wird. So muss ein Knie in einem 5-km-Rennen Kräfte abfangen, die einem Druck von über 650 Tonnen entsprechen(2).
Anatomisch gesehen ist die Patella (lat. für “kleine Platte”) der größte innerhalb einer Gruppe von speziellen Knochen, den so genannten Sesamknochen. Sie werden wegen ihrer Form so genannt – „sesamoid“ ist der lateinische Begriff für „Sesamkorn“ – und liegen in den Sehnen starker Muskeln, wo zusätzliche Kraft benötigt wird. Ihre Hauptaufgabe besteht darin, den funktionellen Hebelarm des Muskels zu verbessern. Dies gelingt durch eine Verlängerung des Hebelarms vom Drehpunkt des Kniegelenkes.
Damit bildet die Patella ein so genanntes Hypermochlion, welches eine schonende und biomechanisch günstigere Kraftentwicklung ermöglicht. Sie können sich die Patella wie einen Türgriff vorstellen: Würde sich der Griff nah am Scharnier befinden, wäre ziemlich viel Kraft erforderlich, um die Tür zu öffnen. Ist der Griff derselben Tür aber so weit wie möglich vom Scharnier entfernt angebracht, lässt sich die Tür nahezu mühelos öffnen. Vergrößert man den Hebelarm des Quadrizeps-Muskels, kann die Patella das Kraftaufkommen am Knie um bis zu 15 Prozent erhöhen.
Um die Kräfte, die beim Aufsetzen des Fußes entstehen, zu absorbieren, wird das entsprechende Knie gebeugt (dieser Kniebeugung wird durch gewisse Spannung im Quadrizeps entgegengewirkt). So kann schon das geringste Problem in der patellaren Ausrichtung oder Funktion Schwierigkeiten verursachen. In der Vergangenheit haben sich Wissenschaftler sowie Sportmediziner bei dem Versuch, den retropatellaren Kniegelenkschmerz zu verstehen und auch zu behandeln, fast ausschließlich auf die Patella selbst konzentriert.
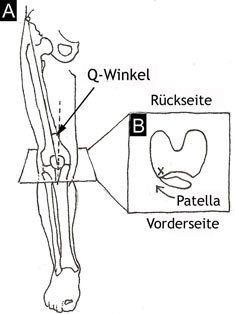
Zum Beispiel haben Chirurgen lange geglaubt, dass chronischer retropatellarer Kniegelenkschmerz mit knöchernen Fehlstellungen in Zusammenhang stehen muss wie beispielsweise einem vergrößerten Q-Winkel oder Quadrizepswinkel oder einer nach lateral stehenden Patella (siehe Abb. 1A). Der Q-Winkel besteht zwischen der Femur- und Beinachse, und ist somit der Winkel, der zwischen dem oberen Becken, der zentralen Kniescheibe und dem Ansatzpunkt der Patellasehne am Schienbein gebildet wird. Demzufolge wurden einige chirurgische Verfahren entwickelt, die Kniescheibe nach medial zu zügeln oder den Anheftungspunkt an die Tuberositas tibiae (rauer Knochenhöcker der Schienbeinvorderseite) nach anterior medial zu bringen. Leider waren diese Eingriffe nicht immer erfolgreich, es konnte vor allem nicht nachgewiesen werden, dass die knöchernen Ausrichtungsmuster, die die Chirurgen zu verändern versuchten, tatsächlich mit dem Schmerz in Zusammenhang standen(3).
Zudem wird durch eine Vielzahl an Literatur aufgezeigt, dass die Ausrichtung der Patella (gemessen durch Röntgenbilder) nicht mit dem retropatellaren Kniegelenkschmerz korreliert(4). Im Gegenteil, erst kürzlich wurde in einer Studie die knöcherne Fehlstellung der Patella bei 50 Patienten mit patellaren Schmerzen mit der Fehlstellung von 47 Patienten verglichen, die noch nie zuvor Schmerzen hatten. Dabei wurde während dynamischer MRT-Untersuchungen (Magnetresonanztomographie) festgestellt(5), dass die Gruppe mit den schmerzenden Kniescheiben eine bessere Ausrichtung und geschmeidigere Bewegungsmuster hatte.
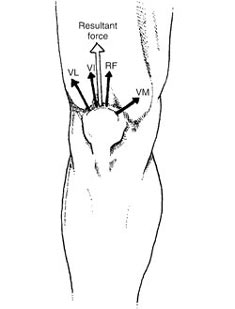
Eine häufig angewandte und nichtchirurgische Behandlungsmethode gegen retropatellaren Schmerz sind kräftigende Übungen für den inneren Quadrizeps, der auch VMO genannt wird (siehe Abb. 2). Eine Schwäche in diesem Muskel kann dazu führen, dass die Patella lateral ausweicht und damit in den lateralen (seitlichen) Anteil der femoralen Kondylen (auch als Oberschenkel-Gelenkknochen bezeichnet) eindringt (siehe Abb. 1B oben). Um diesem Mechanismus entgegenzuwirken, wurden unterschiedliche Übungen verordnet, die den VMO stärken sollten. Seit mehr als drei Jahrzehnten sind unter anderem folgende Übungen Hauptbestandteil fast aller Reha-Programme: Quadrizeps-Dehnungen mit extendiertem, nach lateral zeigendem Fuß sowie Beinpressen mit gleichzeitigem Zusammendrücken der Adduktoren. Auch wenn es durchaus sinnvoll ist, den VMO zu kräftigen, hat die Forschung der letzten 15 Jahren wiederholt gezeigt, dass die Standard-VMO-Übungen nicht dazu geeignet sind, den VMO gezielt zu stärken, sondern stattdessen den äußeren Quadrizeps kräftigen(6). Das wiederum verschärft das Problem der Ausrichtung, da die Patella dann sogar noch stärker in die laterale femorale Kondolyse gedrückt wird. Das erklärt, warum Patienten, die keinerlei Behandlung erfahren, oft leistungsfähiger sind als Patienten, die aggressive VMO-Kräftigungsübungen ausüben.
Bedeutung des Hüftgelenkes und Stellung des Beckenkamms bei Entstehung von retropatellaren Schmerzen
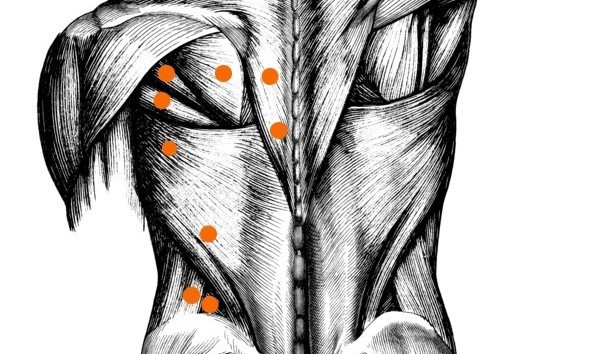
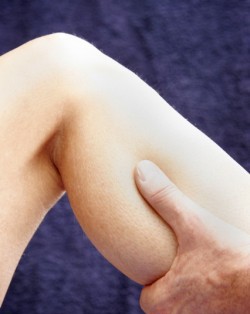
Aufgrund der schlechten Ergebnisse der standardmäßigen Reha-Behandlungen, versuchen Wissenschaftler nun den retropatellaren Schmerz zu verstehen, indem sie über das Knie hinaus schauen. Zahlreiche aktuelle Studien haben gezeigt, dass eine Hüftschwäche ein entscheidender Faktor bei der Entstehung von retropatellaren Schmerzen ist(7, 8). Durch Messung der Hüftkraft bei 15 Frauen mit retropatellaren Schmerzen und dem anschließenden Vergleich mit Werten von 15 Frauen ohne diese Schmerzen haben Wissenschaftler(8) belegt, dass Frauen mit schwachen äußeren Hüftrotatoren und Abduktoren ein bedeutend größeres Risiko tragen, Schmerzen im Bereich der Kniescheibe zu entwickeln. Dies ist wichtig zu wissen, da einige einfache Übungen, die zu Hause durchgeführt werden, diesen Dysbalancen ohne Probleme entgegenwirken können (siehe Fotos unten).
Darüber hinaus ist es für eine Einschätzung des retropatellaren Schmerzes wichtig, die Füße sowie deren Bewegungs- und Arbeitsweise zu betrachten. Auch wenn Fußprobleme häufig als Ursache für retropatellaren Schmerz genannt werden, ist es aufgrund von Schwierigkeiten bei der Messung der dreidimensionalen Bewegung in den unteren Extremitäten während des Schrittzyklus’ schwer zu bestimmen, wie groß der Zusammenhang wirklich ist (so kann die dreidimensionale Bewegungsanalyse keine Aussagen über die Bewegung der Patella liefern). Um für dieses Problem eine Lösung zu finden, haben Wissenschaftler an der Penn State University (USA)(9) Titaniumstäbchen chirurgisch direkt in die Tibia (Schienbein) und den Femur (Oberschenkelknochen) sowie in den Mittelpunkt der Patella von fünf Versuchspersonen gesetzt, die anschließend aufgefordert wurden auf einem Laufband zügig zu gehen.
Die Markierungspunkte der Titanstäbchen ermöglichten es den Wissenschaftlern, den Grad der Bewegung zwischen diesen drei Punkten genau zu analysieren. Die Probanden trugen spezielle Schuhe die in Pronations- (Einwärtsdrehung) oder Supinationskorrektur (Auswärtsdrehung) oder neutral aufgebaut waren. Obwohl ihre Methoden ein wenig extrem wirkten (die fünf Patienten sahen sich zuerst ein Video über den chirurgischen Eingriff an und gaben dann vor Beginn der Studie eine Einverständniserklärung ab), haben die Wissenschaftler schlüssig belegen können, dass sich das Bein und der Oberschenkel deutlich nach innen drehen, wenn der Fuß nach innen proniert (sich also abflacht), wodurch die Kniescheibe gezwungen wird, sich lateral zu verschieben. Vor dieser Studie glaubte man, dass das untere Bein viel weiter rotieren würde als der Oberschenkel, und dass sich die Patella nicht bedeutend verschieben würde. Diese Studie erklärt, warum maβangefertige Orthesen und sogar vorgefertigte Senkfuβeinlagen so hilfreich bei der Behandlung von retropatellarem Schmerz sein können. Sie können selbst herausfinden, ob eine Pronation vorliegt, indem Sie Ihr Fußgewölbe im Stehen anheben und senken. Wenn Sie dabei feststellen, dass sich Ihre Kniescheiben stark nach innen und außen bewegen, benötigen Sie möglicherweise Orthesen.
Der letzte Aspekt, der angesprochen werden sollte, betrifft eine häufige Erscheinung bei Läufern: Überlastung! Wenn Sie einen harten Aufsatz der Fersen haben und/oder mehr als 65 Kilometer (40 Meilen) pro Woche laufen, werden Sie wahrscheinlich früher oder später retropatellare Schmerzen bekommen, einfach weil die körpereigene Regenerationsfähigkeit überschritten wird. Wenn Sie wiederholt durch retropatellare Schmerzen vom Laufen abgehalten werden, könnten Sie versuchen, Ihren Laufstil ein wenig zu ändern. Wichtig ist das korrekte Aufsetzen des Fußes in Laufrichtung. Sie sollten den ganzen Fuβ statt der Ferse aufsetzen und/oder Ihre Schrittlänge verkürzen. Zudem ist es wichtig, sich langsam zu erwärmen: Alle erfolgreichen kenianischen Läufer, die ich kenne, laufen die erste Meile ihres Trainings äußerst langsam.
Steifheit im Quadrizeps und dem iliotibialen Band (ITB) sind Risikofaktoren für die Entstehung von retropatellaren Schmerzen(10), daher sollten Sie sich angewöhnen, den Quadrizeps sowie das ITB regelmäßig zu dehnen und stets zu prüfen, ob Asymmetrien in der Beweglichkeit vorliegen. Sollte Ihr Knie derzeit Schmerzen bereiten, versuchen Sie, die Kniescheibe vier- bis sechsmal pro Tag 15 Minuten lang mit Eis zu kühlen, da sich die Gelenkkapsel manchmal schmerzhaft entzündet.
Zu guter Letzt könnten Sie erwägen, eine einfache Kniemanschette zu verwenden. Einige Studien raten im Hinblick auf eine effektive Schmerzlinderung zu kleinen Bandagen oder sogar Kinesiotape, auch wenn diese die Lage der Patella nicht verändern. Wenn Sie die Kraft und Beweglichkeit Ihrer Hüfte unterstützen, starke Pronation gezielt reduzieren und ein maßvolles Training absolvieren, lässt sich das Risiko einer Entwicklung von retropatellaren Schmerzen deutlich verringern.
Übungen für Zuhause zur Behandlung der schmerzhaften Kniescheibe
Abb. 3 Hüftkräftigende Übungen sollten ohne Schmerzen ausgeführt werden. Täglich drei Sätze à 15 Wiederholungen sind in der Regel ausreichend. Achten Sie hierbei auf ausreichenden Widerstand, um eine Ermüdung zu erzielen.





Diese Fotos (© zur Verfügung gestellt von Betty Shepherd) wurden angepasst aus der Veröffentlichung von: Mascal C, Landel L, Powers C. Management of patellofemoral pain targeting hip, pelvis and trunk muscle function: 2 case reports. J Orthop Sports Phys Ther. 2003;33:647-660.
Quellenangaben:
(1) Nigg BM: Biomechanical aspects of running. In: Biomechanics of running shoes, Ed: BM Nigg pp. 1-25, Champaign, Human Kinetic Publishers, 1986.
(2) Michaud TC, Recurrent lower tibial stress fracture in a long distance runner: a case report. Chiropractic Sports Med, 1988;2(3):78-87.
(3) Thomee R, Renstrom P, Karlsom J. Patellofemoral pain syndrome in young women. A clinical analysis of alignment, pain parameters, common symptoms and functional activity level. Scand J Med Sci Sports. 1995;5:237-244.
(4) Johnson LL, van Dyke GE, Greene JR. Clinical assessment of asymptomatic knees: comparison of men and women. Arthroscopy. 1998;14:347-359.
(5) O’Donnell P, Johnstone C, Watson M. Evaluation of patellar tracking in symptomatic and asymptomatic individuals by magnetic resonance imaging. Skeletal Radiol. 2005;34:130-135.
(6) Mirzabeigi E, et al. Isolation of the vastus medialis obliquus muscle during exercise. Am J Sports Med. 1999;27(1):50-53.
(7) Tyler TM, Nicholas SJ, Mullaney MJ. The role of the muscle function in the treatment of patellofemoral pain. Am J Sports Med. 2006;34:630-636.
(8) Ireland ML, Wilson JD, Ballantyne BT. Hip strength in females with and without patellofemoral pain. J Orthop Sports Phys Ther. 2003;33:671-676.
(9) Lafortune MA, Cavanagh PR, Sommer HJ. Foot inversion-eversion and knee kinematics during walking. J Orthop Research. 1994;12:412-420.
(10) Witvrouw E, Lysens R, Bellemans J. Intrinsic risk factors for the development of anterior knee pain in an athletic population. A two-year prospective study. Am J Sports Med. 2000;28(4):480-489.
Aktualisiert am 30. Juli 2018
- Erschienen am 11. July 2008
© Copyright 2008-2025 Take The Magic Step®. Alle Rechte vorbehalten.